Печень — непарный орган, расположенный в правом подреберье. Она выполняет множество разнообразных функций, наиболее известными из которых являются:
- фильтрация крови, оттекающей от кишечника, очистка ее от вредных веществ.
- регуляция температуры тела.
Печень является уникальным органом, имеющим двойное кровоснабжение
(рис.1).
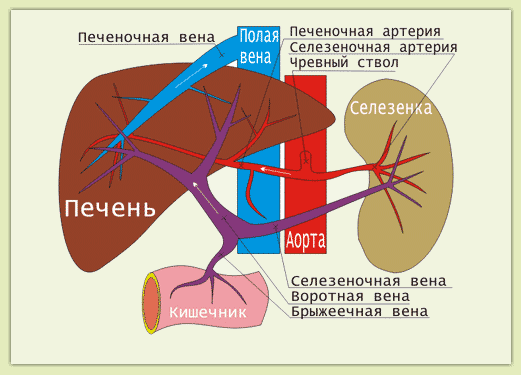 |
| Рис.1 Печеночный кровоток в норме |
1. Артериальное кровоснабжение. Из
аорты кровь попадает в
чревный ствол, от которого отходит
печеночная артерия, приносящая в печень артериальную кровь.
2. Кровоснабжение из воротной вены. Кровь, оттекающая от кишечника и селезенки по
брыжеечной и
селезеночной венам попадают в
воротную вену (vena porta), несущую в печень кровь, богатую питательными веществами, всосанными кишечником.
Артериальная и воротная кровь, фильтруясь через ткань печени, оттекают через
печеночные вены в
нижнюю полую вену.
Через воротную вену печень получает около
60–80% крови. Кровоток по воротной вене может значительно возрастать после еды (кровь приливает к кишечнику), однако давление в ней остается практически неизменным благодаря сложному регулирующему механизму.
Таким образом, воротный (портальный) кровоток в норме преобладает над артериальным. Если нарушение артериального кровоснабжения печени (закупорка печеночной артерии) значительно не сказывается на функции печени, то нарушение портального кровоснабжения ведет к тяжелому заболеванию, называемому портальной гипертензией.
- Портальная гипертензия: причины |  |
Итак,
портальная гипертензия - это заболевание, вызванное повышением давления в воротной вене. Основной причиной такого повышения давления является затруднение оттока крови из воротной вены через печень в нижнюю полую вену.
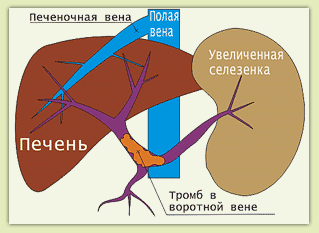
Рис.2 Допеченочный портальный блок
|
Препятствие оттоку может располагаться на разных уровнях системы печеночного кровотока, и в соответствии с этим различают 3 типа портальной гипертензии (3 типа портального блока):
1. Допеченочный портальный блок - препятствие кровотоку по воротной вене располагается в селезеночной, брыжеечной, воротной вене или ее ветвях
(рис.2).
Причина: тромбоз либо сдавление селезеночной, брыжеечной, воротной вены и ее ветвей. Возникает у новорожденных как результат пупочного сепсиса; у взрослых может быть следствием флебита, воспаления соседних органов (панкреатита) либо сдавления вен опухолями или рубцами.
Клинические проявления: варикозное расширение вен пищевода и желудка, часто с кровотечениями, асцит (скопление жидкости в животе), гиперспленизм (увеличение селезенки, сопровождающееся уменьшением количества тромбоцитов, лейкоцитов, эритроцитов и повышенной кровоточивостью). Эти симптомы в зависимости от распространенности поражения могут встречаться как поодиночке, так и в разнообразных комбинациях.
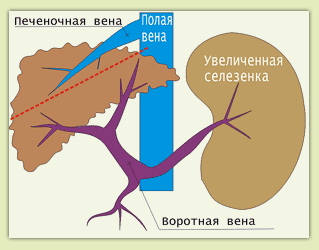
Рис.3 Внутрипеченочный порт. блок
|
2. Внутрипеченочный портальный блок - препятствие кровотоку по воротной вене располагается внутри печени - кровь не успевает фильтроваться через измененную печень
(рис.3).
Причина: заболевания печени, наиболее частым из которых является цирроз печени.
Клинические проявления те же: варикозное расширение вен пищевода и желудка, часто с кровотечениями, асцит, гиперспленизм. Эти симптомы часто сочетаются.
3. Постпеченочный портальный блок - препятствие кровотоку располагается в печеночных венах либо в полой вене
(рис.4).
Причина: тромбоз печеночных вен либо сужение нижней полой вены. Сужение полой вены может быть врожденным либо вызвано сдавлением опухолью либо самой увеличенной печенью.
Клинические проявления: увеличение печени, асцит, отечность ног. Постпеченочная портальная гипертензия
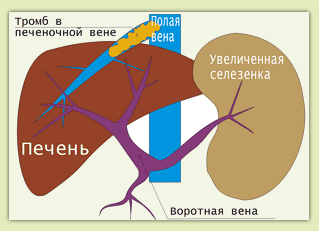
Рис.4 Постпеченочный портальный блок
|
также может осложнить тяжелую степень правосердечной недостаточности -
правые отделы сердца не успевают перекачивать венозную кровь и она застаивается во внутренних органах, в том числе и в печени.
Определение уровня портального блока и его причины является обязательным для назначения правильного и своевременного лечения. Один из наиболее информативных методов диагностики портальной гипертензии является ангиография - введение контраста в артерии печеночно-селезеночной зоны и отслеживание его распространения в сосудах печени. В Институте хирургии и трансплантологии АМН Украины ангиография является обязательным этапом обследования больных с портальной гипертензией.
- Портальная гипертензия: лечение |  |
Допеченочный портальный блок.
Консервативное лечение: симптоматическое.
Хирургическое лечение: при сдавлении воротной вены и ее притоков -
хирургическое устранение причины сдавления. При тромбозе - в зависимости от распространенности тромбоза различные хирургические
операции по созданию обходных шунтов между системой воротной и полой вен. При расширенных венах пищевода и желудка -
прижигание либо склерозирование их через эндоскоп. При изолированном тромбозе селезеночной вены может выполняться
удаление селезенки.
Эндоваскулярное лечение: эмболизация селезеночной артерии - введение в ее просвет
частиц пенополиуретана и металлических спиралей. В результате этой процедуры возникает снижение кровотока по селезеночной вене, что вызывает уменьшение селезенки, снижение ее повышенной функции, уменьшение притока крови к воротной вене и соответственно снижение давления в ней.
Внутрипеченочный портальный блок.
Консервативное лечение: эффективно на ранних стадиях заболевания печени: гепатопротекторы, витамины, противовоспалительные средства, симптоматическая терапия.
Хирургическое лечение: пересадка печени, создание прямого сообщения между системой воротной и нижней полой вен (чаще всего соединение селезеночной и почечной вен), в случае асцита -
перитонеовенозное шунтирование (создание клапанного сообщения между брюшной полостью и полой веной).
Эндоваскулярное лечение: создание прямого сообщения между воротной и печеночной венами в самой печеночной ткани. Это вмешательство выполняется через прокол в вене шеи и позволяет крови оттекать из воротной в полую вену напрямую, минуя печень. Это вызывает нормализацию давления в воротной вене и исчезновение всех симптомов, связанных с портальной гипертензией. Этот метод называется
TIPS (Transjugular Intrahepatic Portosystemic Shunting).
Постпеченочный портальный блок.
Консервативное лечение: симптоматическое
Хирургическое лечение: при сдавлении вен извне -
устранение причины сдавления (удаление опухоли, рассечение спаек и т.п.), при остром тромбозе -
удаление тромба. По показаниям - описанные методики
перитонеовенозного шунтирования и прижигания расширенных вен пищевода и желудка.
Эндоваскулярное лечение: Вариант вышеописанного метода
TIPS: соединяются полая (выше места тромбоза/сдавления) и воротная вена. В случае значительного сужения полой вены -
установка в ее просвет стента.
Ниже более подробно описаны эндоваскулярные методы лечения портальной гипертензии, применяемые на Украине. Это
эмболизация селезеночной артерии и
TIPS
- Эмболизация селезеночной артерии |  |
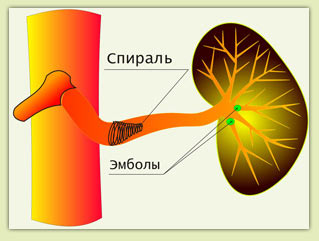
Рис.5 РЭО селезеночной артерии
|
Показания: допеченочная и внутрипеченочная портальная гипертензия с преобладанием гиперспленизма (уровень тромбоцитов ниже 80*10
9/л).
Методика выполнения: в селезеночную артерию устанавливается катетер, через который в просвет селезеночной артерии вводятся частицы полиуретана
2–3 мм, которые током крови заносятся в сосуды селезенки соответствующего диаметра и закрывают их
(рис.5). Затем через катетер в просвет селезеночной артерии устанавливается конусовидная металлическая спираль. Эта спираль уменьшает кровоток по селезеночной артерии; кроме того- образующиеся на кончике спирали мелкие кровяные сгустки, срываясь, током крови также заносятся в мелкие сосуды селезенки и закрывают их
(рис.6).
Результат: Такая процедура вызывает возникновение зон инфаркта селезенки с последующим ее рубцеванием и снижением повышенной функции. Уменьшение кровотока через селезенку соответственно уменьшает приток крови к воротной вене.
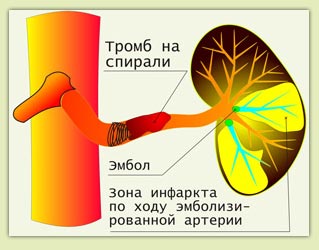
Рис.6 Результат вмешательства
|
Это позволяет в определенной степени уменьшить кровоток по воротной вене и таким образом снизить давление в ней.
В результате уменьшаются симптомы, связанные с гиперспленизмом: повышается
кол-во тромбоцитов и лейкоцитов, уменьшается асцит, снижается кровенаполнение варикозно расширенных вен пищевода и желудка и соответственно уменьшается возможнось желудочного кровотечения.
Послеоперационное ведение пациентов: как правило в первые дни после вмешательства возникают боли в животе разной степени интенсивности, связанные с уменьшением кровоснабжения селезенки. Возникновения зон некроза селезенки и последующее их рассасывание сопровождается повышением температуры. На УЗИ через неделю после процедуры часто видны зоны инфаркта, на допплерографии отмечается снижение кровотока по селезеночным сосудам. Назначаются антибиотики, аналгетики.
- TIPS |  |
(Transjugular Intrahepatic Portosystemic Shunting, внутрипеченочное портокавальное шунтирование через яремную вену)

Рис.7 Игла в печеночной вене
|
Показания: внутрипеченочная или постпеченочная потальная гипертензия с преобладанием асцита и варикозного расширения вен пищевода и желудка.
Методика выполнения:
1. Пунктируется правая внутренняя яремная вена (на шее). В нее вводится специальная изогнутая игла, которая проводится в печеночную вену
(рис.7).
2. Через ткань печени производится пункция воротной вены.
3. Полученный канал между воротной и печеночной веной расширяется
баллоном, затем внутрь канала устанавливается
внутрисосудистый стент, который предотвращает слипание стенок новообразованного канала
(рис.8).
Результат: Кровь из воротной вены, минуя печень, попадает сразу в полую вену. Давление в воротной вене нормализуется и вследствие этого исчезает асцит и уменьшается кровоток по расширенным венам пищевода и желудка.
Эта процедура является аналогом традиционно выполняющегося хирургического портокавального шунтирования, но не связана с вскрытием брюшной полости,
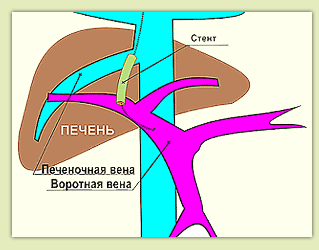
Рис.8 Стент между воротной и печеночной венами
|
общим наркозом и сопровождающими традиционные хирургические вмешательства осложнениями.
Послеоперационное ведение пациентов: после TIPS, как и после хирургического портокавального шунтирования, из воротной вены в большой круг кровообращение попадает кровь, не фильтрованная печенью. Наиболее частое следствие этого — энцефалопатия (нарушение работы головного мозга). Пациентам после TIPS необходимо соблюдать диету, уменьшающую попадание в кровь токсических соединений, исключить алкоголь, принимать определенные медикаменты. Послеоперационный период,как правило не сопровождается значительными болевыми ощущениями, пациент может быть выписан через несколько дней после процедуры.
ЖЕЛАЕМ ВАМ СКОРЕЙШЕГО ВЫЗДОРОВЛЕНИЯ !
Эндоваскулярное лечение по описанной методике
можно выполнить в г. Киеве
в Институте хирургии и трансплантологии АМН Украины (институт Шалимова)
на базе отдела эндоваскулярной хирургии и ангиографии.
Консультации по поводу эндоваскулярного лечения фибромиомы матки:
+38(067)9594362
Кондратюк Вадим Анатольевич
старший научный сотрудник, кандидат мед. наук
rsurgery@ukr.net
|
Получить консультацию на форуме
Как добраться до Национального Института хирургии и трансплантологии